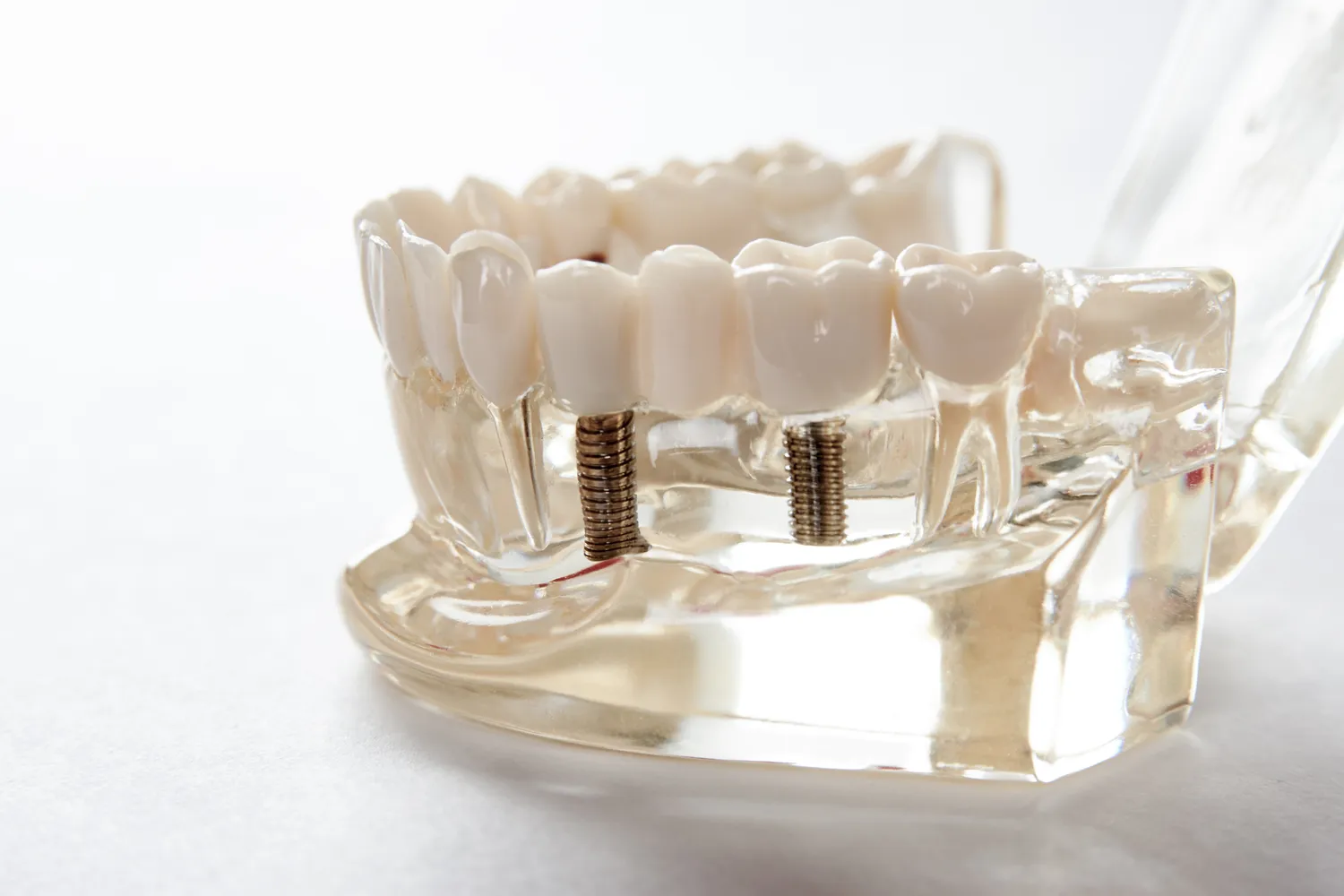
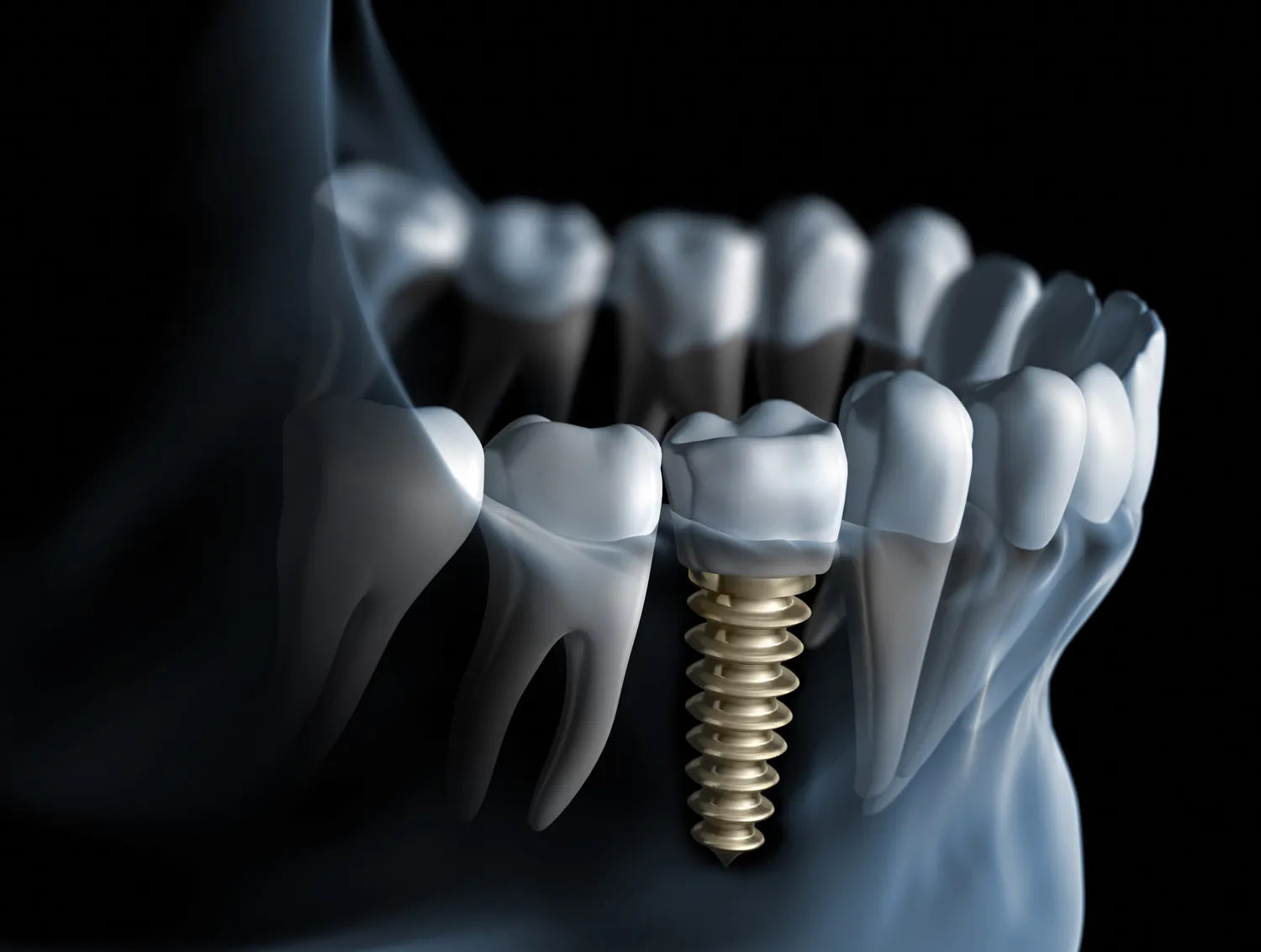
Implanty zębów to jedna z najnowocześniejszych metod uzupełniania braków w uzębieniu, jednak nie każdy pacjent…
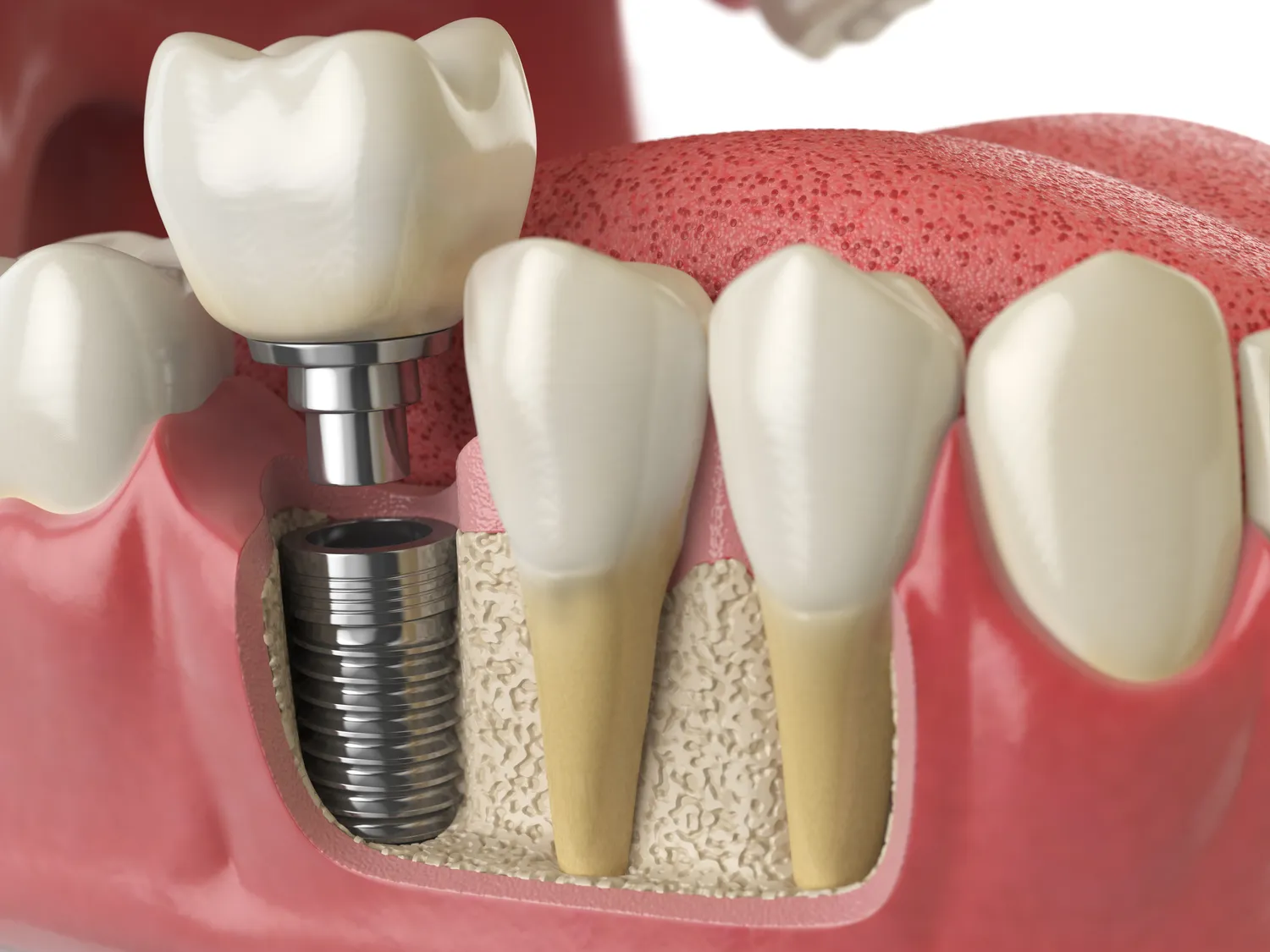
Implanty zębów stały się rewolucyjnym rozwiązaniem w stomatologii, pozwalającym na odzyskanie pełnej funkcjonalności i estetyki uśmiechu po utracie naturalnych zębów. Zanim jednak pacjent zdecyduje się na ten zabieg, kluczowe jest dokładne poznanie potencjalnych przeciwwskazań. Wiedza ta pozwala na świadomą decyzję oraz uniknięcie niepowodzenia leczenia. Wśród głównych wskazań do wszczepienia implantu znajdują się braki zębowe, które mogą być spowodowane próchnicą, chorobami przyzębia, urazami czy wadami wrodzonymi. Implanty oferują stabilne i trwałe uzupełnienie, znacząco poprawiając komfort życia pacjenta, jego pewność siebie oraz zdolność do prawidłowego żucia i mówienia. Jednakże, mimo wielu zalet, istnieją pewne stany zdrowotne i czynniki, które mogą wykluczyć pacjenta z możliwości poddania się tej procedurze.
Zrozumienie przeciwwskazań jest równie ważne jak świadomość korzyści płynących z implantacji. Pozwala to uniknąć niepotrzebnych kosztów, bólu i frustracji związanej z odrzuceniem implantu lub komplikacjami pooperacyjnymi. Każdy przypadek jest indywidualny i wymaga szczegółowej diagnostyki przeprowadzonej przez doświadczonego stomatologa implantologa. Lekarz ocenia nie tylko stan jamy ustnej, ale również ogólny stan zdrowia pacjenta, biorąc pod uwagę jego historię medyczną oraz przyjmowane leki. Dopiero po takiej analizie możliwe jest stwierdzenie, czy implantacja jest bezpieczna i czy ma szansę na powodzenie. Ignorowanie potencjalnych przeciwwskazań może prowadzić do poważnych konsekwencji zdrowotnych i finansowych, dlatego tak istotne jest otwarte i szczere przedstawienie dentyście wszelkich informacji dotyczących stanu zdrowia.
W artykule tym zgłębimy temat implantów zębów i przeciwwskazań, które mogą uniemożliwić ich wszczepienie. Omówimy zarówno przeciwwskazania bezwzględne, które całkowicie wykluczają pacjenta z leczenia implantologicznego, jak i te względne, które można przezwyciężyć po odpowiednim przygotowaniu lub wdrożeniu specjalnych procedur. Celem jest dostarczenie kompleksowej wiedzy, która pomoże pacjentom zrozumieć, czy implanty zębowe są dla nich odpowiednim rozwiązaniem i na co zwrócić uwagę podczas konsultacji stomatologicznej. Ważne jest, aby podkreślić, że decyzja o implantacji powinna być zawsze podejmowana w porozumieniu z lekarzem, który oceni wszystkie aspekty danego przypadku.
Główne implanty zębów przeciwwskazania bezwzględne, których nie da się obejść
Wśród licznych czynników, które mogą uniemożliwić wszczepienie implantów zębowych, wyróżniamy grupę tak zwanych przeciwwskazań bezwzględnych. Są to stany, które w zasadzie wykluczają pacjenta z możliwości poddania się tej procedurze, niezależnie od zastosowanych metod czy prób ich obejścia. Jednym z najpoważniejszych przeciwwskazań bezwzględnych jest aktywna choroba nowotworowa, szczególnie w obrębie głowy i szyi, a także okres niedawnego leczenia onkologicznego (radioterapii, chemioterapii). Organizm osłabiony walką z chorobą lub w trakcie leczenia może nie być w stanie prawidłowo zareagować na wprowadzenie implantu, a proces gojenia może być znacząco utrudniony, zwiększając ryzyko infekcji i odrzucenia implantu. Ponadto, u pacjentów po radioterapii w obszarze szczęk i żuchwy może dojść do zmian w ukrwieniu i jakości tkanki kostnej, co negatywnie wpływa na osteointegrację, czyli proces zrastania się implantu z kością.
Kolejnym istotnym przeciwwskazaniem bezwzględnym są ciężkie choroby ogólnoustrojowe, które znacząco wpływają na układ odpornościowy i zdolność organizmu do regeneracji. Do takich schorzeń należą między innymi niekontrolowana cukrzyca, ciężkie choroby serca, nieuregulowane nadciśnienie tętnicze, choroby autoimmunologiczne w fazie aktywnej, a także schorzenia wpływające na metabolizm kostny, jak na przykład choroba Pageta. Niewyrównana cukrzyca może prowadzić do problemów z gojeniem ran, zwiększonej podatności na infekcje oraz pogorszenia stanu przyzębia, co jest kluczowe dla utrzymania implantów. Choroby serca mogą stanowić ryzyko podczas zabiegu chirurgicznego i wymagać specjalistycznej opieki anestezjologicznej, a w niektórych przypadkach mogą być bezwzględnym przeciwwskazaniem ze względu na ryzyko powikłań sercowo-naczyniowych.
Zaburzenia krzepnięcia krwi również należą do grupy bezwzględnych przeciwwskazań, ponieważ mogą prowadzić do nadmiernego krwawienia podczas zabiegu i po jego zakończeniu, utrudniając prawidłowe gojenie i zwiększając ryzyko powstania krwiaków. Pacjenci przyjmujący leki przeciwkrzepliwe, takie jak warfaryna czy nowe doustne antykoagulanty, muszą przed zabiegiem implantacji omówić z lekarzem prowadzącym i stomatologiem możliwość bezpiecznego modyfikowania terapii lub wyboru alternatywnych metod leczenia protetycznego. W niektórych przypadkach, gdy ryzyko krwawienia jest zbyt wysokie, implantacja może być niemożliwa. Należy również wspomnieć o niektórych chorobach psychicznych, które mogą uniemożliwić pacjentowi współpracę z personelem medycznym lub stosowanie się do zaleceń pozabiegowych, co jest kluczowe dla powodzenia leczenia implantologicznego. W takich sytuacjach decyzja o implantacji jest podejmowana indywidualnie, z uwzględnieniem stopnia zaawansowania choroby i możliwości zapewnienia pacjentowi odpowiedniej opieki.
Implany zębów przeciwwskazania względne które można przezwyciężyć
Oprócz przeciwwskazań bezwzględnych, istnieje również szereg sytuacji, które kwalifikują się jako przeciwwskazania względne do implantacji zębów. Oznacza to, że zabieg wszczepienia implantu jest możliwy, ale wymaga wcześniejszego przygotowania pacjenta, odpowiedniego zaplanowania procedury lub wdrożenia specjalnych środków ostrożności. Jednym z najczęściej spotykanych przeciwwskazań względnych jest zła higiena jamy ustnej oraz aktywne choroby przyzębia, takie jak paradontoza. Przed wszczepieniem implantów konieczne jest doprowadzenie jamy ustnej do idealnego stanu higienicznego, wyleczenie stanów zapalnych dziąseł i kości, a także edukacja pacjenta w zakresie prawidłowej higieny. Niska jakość higieny jest jedną z głównych przyczyn niepowodzeń leczenia implantologicznego, prowadząc do periimplantitis, czyli zapalenia tkanek otaczających implant, które może skutkować jego utratą.
Niekontrolowana lub źle wyrównana cukrzyca również może być traktowana jako przeciwwskazanie względne. Jeśli pacjent jest w stanie doprowadzić poziom glukozy we krwi do wartości referencyjnych i utrzymać go na odpowiednim poziomie, a także stosuje się do zaleceń dietetycznych i terapeutycznych, implantacja może być przeprowadzona. Kluczowe jest ścisłe monitorowanie stanu zdrowia pacjenta przez lekarza diabetologa i stomatologa. Podobnie, w przypadku palenia papierosów, które znacząco zwiększa ryzyko niepowodzenia implantacji i rozwoju periimplantitis, zaleca się zaprzestanie palenia na okres co najmniej kilku tygodni przed zabiegiem i w trakcie gojenia. W niektórych przypadkach, jeśli pacjent nie jest w stanie rzucić palenia, lekarz może zdecydować o braku możliwości przeprowadzenia implantacji lub zastosować specjalne procedury mające na celu zminimalizowanie ryzyka.
Inne względne przeciwwskazania obejmują osteoporozę, pewne schorzenia tarczycy, bruksizm (zgrzytanie zębami), a także złą jakość i ilość tkanki kostnej w miejscu planowanego zabiegu. W przypadku osteoporozy, zwłaszcza jeśli pacjent przyjmuje bifosfoniany, konieczna jest konsultacja z lekarzem prowadzącym i dokładna ocena ryzyka rozwoju martwicy kości szczęki lub żuchwy (MRONJ). W przypadku bruksizmu, przed implantacją często zaleca się wykonanie specjalnej szyny nagryzowej, która ochroni implanty przed nadmiernym obciążeniem. Natomiast niewystarczająca ilość kości może wymagać przeprowadzenia procedury sterowanej regeneracji kości (GBR) lub wszczepienia implantów krótkich, które nie wymagają dużej ilości tkanki kostnej.
Ograniczony implanty zębów przeciwwskazania dotyczą pacjentów z problemami przyzębia
Problemy z przyzębiem, takie jak paradontoza, stanowią jedno z najczęstszych i najbardziej istotnych względnych przeciwwskazań do wszczepienia implantów zębowych. Paradontoza to przewlekła choroba zapalna, która atakuje tkanki otaczające zęby, prowadząc do utraty kości szczęki lub żuchwy i w konsekwencji do rozchwiania, a następnie utraty zębów. Wszczepienie implantu w jamie ustnej, w której obecne są aktywne procesy zapalne lub która nie została odpowiednio przygotowana, jest obarczone bardzo wysokim ryzykiem niepowodzenia. Bakterie odpowiedzialne za paradontozę mogą łatwo kolonizować powierzchnię implantu, prowadząc do rozwoju stanu zapalnego zwanego periimplantitis. Periimplantitis jest schorzeniem analogicznym do paradontozy, ale dotykającym implantów, i może prowadzić do ich utraty w krótkim czasie.
Dlatego też, zanim pacjent z problemami przyzębia zostanie zakwalifikowany do leczenia implantologicznego, musi przejść kompleksowe leczenie periodontologiczne. Obejmuje ono profesjonalne oczyszczenie zębów z kamienia i osadu nazębnego, wygładzenie powierzchni korzeni, ewentualne zabiegi chirurgiczne mające na celu regenerację utraconej kości, a także wdrożenie ścisłego, długoterminowego programu higieny jamy ustnej i regularnych kontroli. Pacjent musi wykazać pełne zaangażowanie w dbanie o higienę i regularne wizyty kontrolne, aby zapobiec nawrotowi choroby. Dopiero po uzyskaniu stabilizacji stanu przyzębia, braku aktywnych ognisk zapalnych i udowodnieniu zdolności do utrzymania wysokiego poziomu higieny, można rozważyć wszczepienie implantów. W niektórych przypadkach, gdy zanik kości jest znaczny, konieczne może być zastosowanie przeszczepów kostnych lub implantów o specjalnej konstrukcji, które lepiej adaptują się do trudnych warunków.
Należy podkreślić, że nawet po udanej implantacji, pacjenci z historią paradontozy wymagają szczególnej uwagi i częstszych wizyt kontrolnych. Regularne profesjonalne czyszczenie, kontrola stanu tkanek okołowszczepowych oraz edukacja pacjenta są kluczowe dla długoterminowego sukcesu leczenia. Brak odpowiedniej opieki i kontroli może prowadzić do rozwoju periimplantitis, nawet po latach od wszczepienia implantu. Dlatego też, implanty zębów i przeciwwskazania związane z chorobami przyzębia są tematem, który wymaga szczególnej troski i zaangażowania zarówno ze strony pacjenta, jak i zespołu leczącego.
Wpływ chorób przewlekłych na implanty zębów przeciwwskazania i bezpieczeństwo
Choroby przewlekłe stanowią znaczącą grupę czynników, które mogą wpływać na bezpieczeństwo i powodzenie leczenia implantologicznego. Jak wspomniano wcześniej, niektóre choroby, takie jak niekontrolowana cukrzyca czy ciężkie choroby serca, mogą być bezwzględnymi przeciwwskazaniami. Jednakże, wiele innych schorzeń przewlekłych, takich jak choroby tarczycy, choroby nerek, choroby płuc, a także schorzenia neurologiczne, mogą stanowić przeciwwskazania względne. Kluczowe jest dokładne poznanie stanu zdrowia pacjenta, historii choroby oraz przyjmowanych leków, aby ocenić potencjalne ryzyko.
W przypadku chorób tarczycy, zarówno niedoczynność, jak i nadczynność, mogą wpływać na metabolizm kostny i proces gojenia. Niekontrolowane problemy z tarczycą mogą prowadzić do spowolnionego zrastania się implantu z kością lub zwiększonego ryzyka infekcji. Dlatego też, przed planowaną implantacją, konieczne jest doprowadzenie funkcji tarczycy do normy pod ścisłą kontrolą endokrynologa. Podobnie, choroby nerek mogą wpływać na metabolizm leków i procesy regeneracyjne w organizmie, co wymaga ostrożności i ewentualnej modyfikacji terapii. Pacjenci z chorobami płuc, szczególnie zmagający się z przewlekłą obturacyjną chorobą płuc (POChP), mogą mieć zwiększone ryzyko powikłań oddechowych podczas zabiegu, a także trudności z oddychaniem w pozycji leżącej, co wymaga odpowiedniego przygotowania anestezjologicznego i monitorowania podczas procedury.
Choroby neurologiczne, takie jak choroba Parkinsona czy stwardnienie rozsiane, mogą wpływać na zdolność pacjenta do utrzymania prawidłowej higieny jamy ustnej, co jest kluczowe dla powodzenia leczenia implantologicznego. Drżenie rąk, problemy z koordynacją ruchową czy zmiany w odczuwaniu mogą utrudniać skuteczne szczotkowanie zębów i nitkowanie, zwiększając ryzyko infekcji. W takich przypadkach, po konsultacji z lekarzem neurolologiem, można rozważyć zastosowanie specjalistycznych narzędzi higienicznych lub zapewnienie wsparcia ze strony opiekuna. Każda choroba przewlekła wymaga indywidualnej oceny i ścisłej współpracy między stomatologiem a lekarzem prowadzącym pacjenta, aby zapewnić maksymalne bezpieczeństwo i zminimalizować ryzyko powikłań.
Implanty zębów przeciwwskazania związane z wiekiem i stylem życia pacjenta
Wiek pacjenta, choć nie jest zazwyczaj bezwzględnym przeciwwskazaniem, może wpływać na proces gojenia i regeneracji, a tym samym na powodzenie leczenia implantologicznego. U pacjentów w bardzo podeszłym wieku, procesy regeneracyjne mogą być spowolnione, a obecność licznych chorób współistniejących może zwiększać ryzyko powikłań. Niemniej jednak, zdrowi seniorzy, którzy cieszą się dobrym ogólnym stanem zdrowia, mogą być doskonałymi kandydatami do implantacji zębów. Decyzja o implantacji u pacjentów w podeszłym wieku powinna być podejmowana indywidualnie, po dokładnej ocenie stanu zdrowia i potencjalnych korzyści.
Styl życia pacjenta odgrywa również kluczową rolę w kontekście przeciwwskazań do implantacji. Palenie papierosów, jak już wspomniano, jest jednym z najpoważniejszych czynników ryzyka, znacząco obniżającym szanse na długoterminowy sukces leczenia. Nikotyna powoduje zwężenie naczyń krwionośnych, co upośledza dopływ tlenu i składników odżywczych do tkanki kostnej i dziąseł, utrudniając gojenie i zwiększając podatność na infekcje. Zaleca się rzucenie palenia co najmniej na kilka tygodni przed zabiegiem i kontynuowanie abstynencji w okresie rekonwalescencji. Nadużywanie alkoholu również może negatywnie wpływać na proces gojenia i zwiększać ryzyko powikłań.
Niewłaściwa dieta, uboga w niezbędne składniki odżywcze, może wpływać na ogólną kondycję organizmu i zdolność do regeneracji. Szczególnie ważne jest odpowiednie spożycie wapnia i witaminy D, które są kluczowe dla zdrowia kości. W niektórych przypadkach, lekarz może zalecić suplementację tych składników. Ważne jest również prawidłowe nawodnienie organizmu. Dbanie o zdrowy styl życia, zbilansowaną dietę, regularną aktywność fizyczną i unikanie używek, może znacząco poprawić ogólną kondycję pacjenta i zwiększyć szanse na powodzenie leczenia implantologicznego. Dlatego też, przed podjęciem decyzji o implantacji, warto zwrócić uwagę nie tylko na stan zdrowia jamy ustnej, ale również na ogólny styl życia.
Przygotowanie do zabiegu implantacji gdy istnieją implanty zębów przeciwwskazania
W przypadku stwierdzenia u pacjenta względnych przeciwwskazań do implantacji zębów, kluczowe staje się odpowiednie przygotowanie do zabiegu. Proces ten ma na celu zminimalizowanie ryzyka powikłań i zwiększenie szans na długoterminowy sukces leczenia. Przygotowanie może obejmować szereg działań, zależnie od rodzaju i nasilenia przeciwwskazań. W przypadku problemów z higieną jamy ustnej lub aktywnych stanów zapalnych dziąseł, pierwszym krokiem jest przeprowadzenie profesjonalnego leczenia periodontologicznego. Obejmuje ono szczegółowe oczyszczenie zębów z kamienia i osadu, instruktaż higieny oraz, w razie potrzeby, zabiegi chirurgiczne mające na celu regenerację utraconych tkanek.
Jeśli pacjent cierpi na choroby przewlekłe, takie jak cukrzyca czy nadciśnienie, konieczne jest ścisłe współpraca z lekarzem prowadzącym. Celem jest doprowadzenie parametrów zdrowotnych do optymalnego poziomu i utrzymanie ich w ryzach. Może to obejmować modyfikację diety, terapii farmakologicznej lub wprowadzenie dodatkowych badań kontrolnych. W przypadku pacjentów przyjmujących leki wpływające na krzepnięcie krwi, lekarz stomatolog wraz z lekarzem prowadzącym podejmą decyzję o bezpiecznym sposobie postępowania, który może obejmować czasowe odstawienie leku lub zastosowanie specjalnych procedur zapobiegających krwawieniu. W niektórych przypadkach, gdy ryzyko jest zbyt wysokie, może być konieczne zastosowanie alternatywnych metod leczenia protetycznego.
W przypadku bruksizmu, zaleca się wykonanie specjalnej szyny nagryzowej, która będzie chronić implanty przed nadmiernym obciążeniem podczas snu. W przypadku niewystarczającej ilości tkanki kostnej, konieczne może być przeprowadzenie zabiegów z zakresu chirurgii regeneracyjnej, takich jak sterowana regeneracja kości (GBR) lub podniesienie dna zatoki szczękowej (sinus lift). Te procedury pozwalają na odbudowę utraconej tkanki kostnej i stworzenie odpowiednich warunków do wszczepienia implantu. Czas rekonwalescencji po takich zabiegach może być dłuższy, ale pozwala na przeprowadzenie implantacji w bezpiecznych warunkach. Skrupulatne przygotowanie pacjenta jest kluczowe dla powodzenia leczenia implantologicznego, zwłaszcza w przypadku istniejących przeciwwskazań względnych.