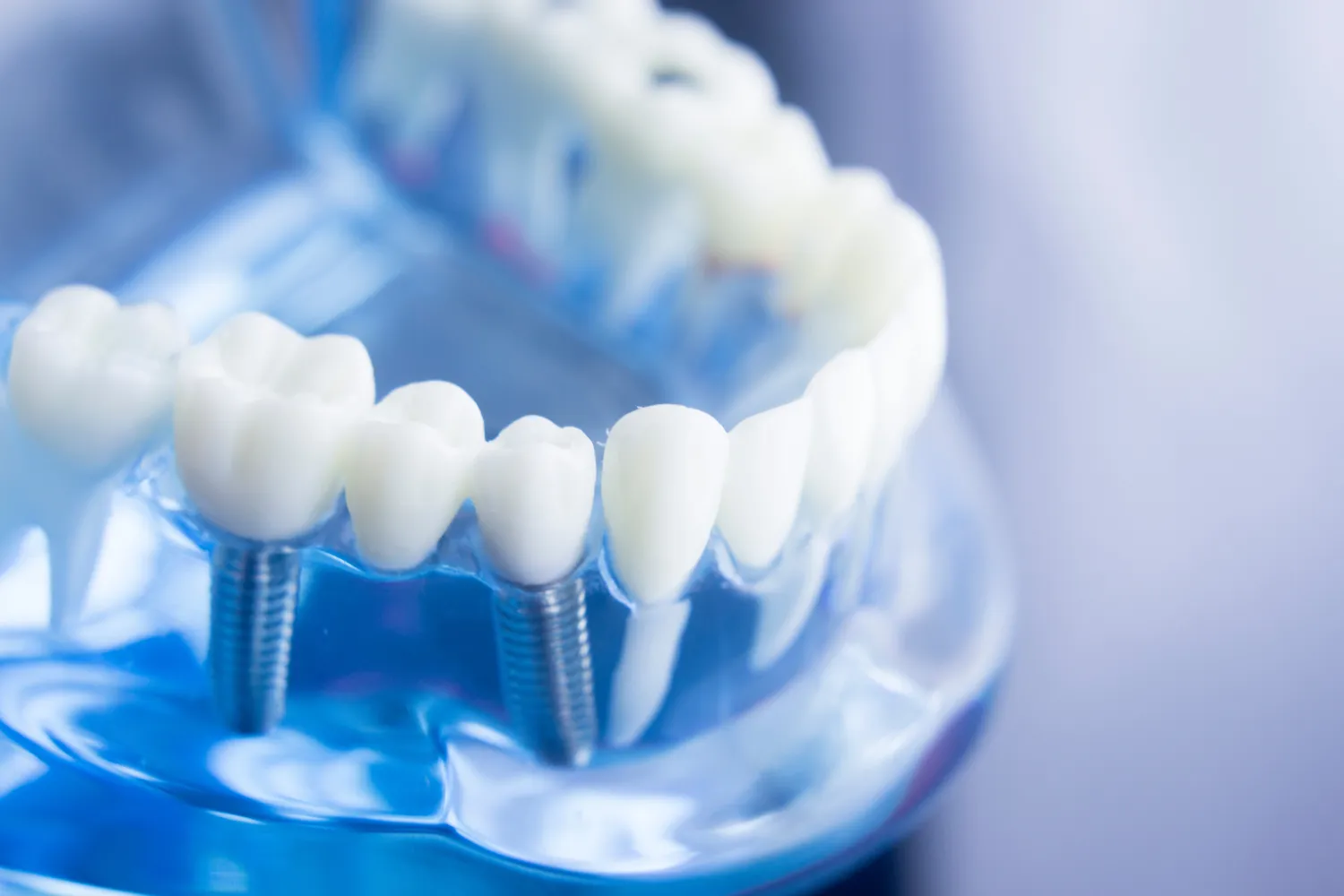
Implanty dentystyczne to popularne rozwiązanie stosowane w stomatologii, które pozwala na odbudowę brakujących zębów. Jednak…
Decyzja o wszczepieniu implantów zębowych to znaczący krok w kierunku odzyskania pełnej funkcjonalności i estetyki uśmiechu. Jednakże, jak w przypadku wielu procedur medycznych, istnieją sytuacje, w których implanty przeciwwskazania stanowią barierę uniemożliwiającą lub znacząco utrudniającą przeprowadzenie zabiegu. Zrozumienie tych ograniczeń jest kluczowe dla bezpieczeństwa pacjenta i sukcesu terapii. Nie wszyscy kandydaci do implantacji spełniają idealne kryteria, a świadomość potencjalnych ryzyk pozwala na podjęcie świadomej decyzji i ewentualne poszukiwanie alternatywnych metod odbudowy uzębienia. Warto podkreślić, że medycyna stale się rozwija, a niektóre kiedyś bezwzględne przeciwwskazania mogą być dziś skutecznie minimalizowane dzięki nowoczesnym technikom i zaawansowanym materiałom. Niemniej jednak, pewne czynniki zdrowotne i anatomiczne nadal wymagają szczególnej uwagi i mogą zadecydować o braku możliwości przeprowadzenia implantacji.
Proces decyzyjny zawsze powinien opierać się na szczegółowej diagnostyce i konsultacji z doświadczonym implantologiem. Indywidualna ocena stanu zdrowia pacjenta, jego historii medycznej oraz warunków panujących w jamie ustnej jest absolutnie niezbędna. Tylko kompleksowe podejście pozwala na wykluczenie lub zidentyfikowanie czynników, które mogłyby negatywnie wpłynąć na proces gojenia, integrację implantu z kością czy długoterminowe utrzymanie efektów leczenia. Ignorowanie potencjalnych przeciwwskazań może prowadzić do poważnych komplikacji, takich jak odrzucenie implantu, infekcje, problemy z gojeniem, a nawet utrata wszczepu.
Szczegółowe przeglądnięcie implantów przeciwwskazań dla pacjentów
Istnieje szereg czynników, które mogą wpłynąć na decyzję o nieprzeprowadzaniu implantacji zębów. Dzielą się one na przeciwwskazania bezwzględne, które całkowicie wykluczają możliwość zabiegu, oraz względne, które wymagają szczególnej ostrożności, dodatkowych badań lub modyfikacji planu leczenia. Do grupy bezwzględnych przeciwwskazań zalicza się między innymi ciężkie choroby ogólnoustrojowe, takie jak niekontrolowana cukrzyca, choroby serca w ostrej fazie, aktywne nowotwory, czy zaburzenia krzepnięcia krwi, które nie są pod kontrolą medyczną. Pacjenci poddający się radioterapii w obrębie głowy i szyi również mogą stanowić grupę ryzyka ze względu na potencjalne uszkodzenie tkanki kostnej.
Szczególnie istotna jest ocena stanu tkanki kostnej w miejscu planowanego wszczepienia implantu. Niewystarczająca ilość lub jakość kości szczęki lub żuchwy stanowi poważne wyzwanie. W takich przypadkach konieczne może być przeprowadzenie zabiegów regeneracyjnych, takich jak sterowana regeneracja kości (GBR) lub podniesienie dna zatoki szczękowej (sinus lift). Proces gojenia ran po zabiegach chirurgicznych, a także ogólna kondycja zdrowotna pacjenta, mają fundamentalne znaczenie. Palenie tytoniu, nawet w umiarkowanym stopniu, znacząco zwiększa ryzyko niepowodzenia implantacji ze względu na negatywny wpływ nikotyny na ukrwienie tkanki i procesy gojenia.
Ważna jest również higiena jamy ustnej. Niewłaściwa lub zaniedbana higiena prowadzi do stanów zapalnych dziąseł i przyzębia, co stanowi przeciwwskazanie do implantacji. Przed zabiegiem konieczne jest doprowadzenie stanu jamy ustnej do perfekcji, eliminując wszelkie stany zapalne i próchnicę. Zgrzytanie zębami (bruksizm) może stanowić względne przeciwwskazanie, ponieważ nadmierne obciążenie implantów może prowadzić do ich uszkodzenia lub utraty. W takich przypadkach zaleca się stosowanie specjalnych nakładek ochronnych.
Implanty przeciwwskazania związane z chorobami ogólnoustrojowymi pacjenta
Choroby ogólnoustrojowe stanowią jedną z najistotniejszych grup czynników, które mogą wpływać na kwalifikację do leczenia implantologicznego. Niekontrolowana cukrzyca, zwłaszcza z wartościami HbA1c powyżej 7%, znacząco zwiększa ryzyko infekcji, opóźnionego gojenia oraz problemów z integracją implantu z kością. W takich przypadkach konieczne jest ścisłe monitorowanie poziomu glukozy we krwi i współpraca z lekarzem prowadzącym leczenie cukrzycy. Osoby cierpiące na choroby serca, w szczególności po niedawnych zawałach lub zmagające się z arytmią, wymagają szczegółowej oceny kardiologicznej przed przystąpieniem do zabiegu. Niektóre leki przyjmowane w chorobach serca, np. leki przeciwzakrzepowe, mogą wymagać modyfikacji dawkowania lub tymczasowego odstawienia pod ścisłą kontrolą lekarza.
Aktywne choroby nowotworowe, zwłaszcza leczone chemioterapią lub radioterapią w obrębie głowy i szyi, stanowią poważne przeciwwskazanie. Promieniowanie może uszkodzić tkankę kostną, prowadząc do osteoradionekrozy, co drastycznie obniża szanse na sukces implantacji. Po zakończeniu leczenia onkologicznego i wyleczeniu ewentualnych powikłań, po odpowiednio długim okresie obserwacji, można rozważyć implantację, ale zawsze z dużą ostrożnością i po konsultacji z onkologiem.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, mogą wpływać na procesy zapalne w organizmie i odpowiedź immunologiczną, co potencjalnie może utrudniać gojenie i integrację implantu. W takich przypadkach konieczna jest indywidualna ocena ryzyka i korzyści przez lekarza specjalistę oraz implantologa. Problemy z układem odpornościowym, w tym przyjmowanie leków immunosupresyjnych po przeszczepach narządów, również wymagają ostrożności. Zaburzenia krzepnięcia krwi, zarówno wrodzone, jak i nabyte, mogą znacząco zwiększyć ryzyko krwawienia podczas i po zabiegu, dlatego kluczowe jest uzyskanie pełnej kontroli nad tym parametrem.
Ważne aspekty implantów przeciwwskazań dotyczących higieny i stylu życia
Stan higieny jamy ustnej jest absolutnie fundamentalnym czynnikiem decydującym o powodzeniu leczenia implantologicznego. Niewystarczająca higiena prowadzi do gromadzenia się płytki nazębnej i bakterii, co z kolei może wywołać stany zapalne dziąseł (gingivitis) i przyzębia (periodontitis). Zapalenie tkanek otaczających implant, zwane peri-implantitis, jest jedną z głównych przyczyn niepowodzeń implantacji. Dlatego przed przystąpieniem do zabiegu konieczne jest przeprowadzenie profesjonalnego czyszczenia zębów, leczenia wszelkich ognisk próchnicy oraz edukacji pacjenta w zakresie prawidłowej techniki szczotkowania i nitkowania, ze szczególnym uwzględnieniem obszarów wokół przyszłych implantów.
Styl życia pacjenta odgrywa równie istotną rolę. Palenie tytoniu jest jednym z najczęściej wymienianych względnych przeciwwskazań. Nikotyna powoduje skurcz naczyń krwionośnych, co znacząco ogranicza dopływ tlenu i składników odżywczych do tkanek, utrudniając gojenie i zwiększając ryzyko infekcji. Badania naukowe wielokrotnie wykazały, że osoby palące mają znacznie wyższe wskaźniki niepowodzeń implantacji w porównaniu do osób niepalących. Zaleca się zaprzestanie palenia co najmniej na kilka tygodni przed zabiegiem i utrzymanie abstynencji w okresie rekonwalescencji, a najlepiej na stałe.
Spożywanie alkoholu w nadmiernych ilościach również może negatywnie wpływać na proces gojenia. Alkohol może osłabiać układ odpornościowy i wchodzić w interakcje z niektórymi lekami przyjmowanymi przez pacjenta. Zbilansowana dieta bogata w witaminy i minerały, zwłaszcza witaminę C i D oraz wapń, jest ważna dla prawidłowego metabolizmu kostnego i gojenia tkanek. Pacjenci z zaburzeniami odżywiania lub niedoborami żywieniowymi mogą wymagać dodatkowej suplementacji.
Ocena stanu tkanki kostnej jako kluczowy element kwalifikacji do implantacji
Podstawowym warunkiem umożliwiającym skuteczne wszczepienie implantu jest odpowiednia ilość i jakość tkanki kostnej w szczęce lub żuchwie, w miejscu planowanego zabiegu. Proces utraty zębów często prowadzi do zaniku kości, ponieważ kość, która nie jest obciążana, stopniowo się resorbuje. Z tego powodu przed podjęciem decyzji o implantacji konieczne jest przeprowadzenie szczegółowej diagnostyki obrazowej, zazwyczaj za pomocą tomografii komputerowej (CBCT), która pozwala na precyzyjną ocenę wymiarów kości, jej gęstości oraz położenia ważnych struktur anatomicznych, takich jak nerwy czy zatoki szczękowe.
Jeśli ilość tkanki kostnej jest niewystarczająca, istnieją metody jej regeneracji. Jedną z nich jest sterowana regeneracja kości (GBR), podczas której na ubytek kostny nakłada się specjalną błonę biomateriałową, a następnie wypełnia się go materiałem kościozastępczym. W ten sposób stymuluje się naturalny proces tworzenia nowej kości. W przypadku braku kości w odcinku bocznym szczęki, gdy zatoka szczękowa jest zbyt blisko, stosuje się zabieg podniesienia dna zatoki szczękowej (sinus lift). Pozwala to na zwiększenie wysokości kości w tym obszarze, tworząc przestrzeń dla implantu.
Jakość kości jest równie ważna jak jej ilość. Kość o niskiej gęstości, często spotykana u osób starszych lub z niektórymi schorzeniami, może nie zapewnić wystarczającej stabilizacji pierwotnej implantu. W takich sytuacjach lekarz może zdecydować o zastosowaniu specjalnych rodzajów implantów, np. implantów o zwiększonej powierzchni lub o specjalnej konstrukcji, które lepiej integrują się z tkanką kostną o gorszej jakości. Czasami konieczne jest również przeprowadzenie dodatkowych zabiegów, mających na celu poprawę jakości kości, zanim będzie można przystąpić do implantacji.
Potencjalne komplikacje wynikające z ignorowania implantów przeciwwskazań
Zignorowanie lub niedostateczna ocena istniejących implantów przeciwwskazań może prowadzić do szeregu poważnych komplikacji, które zagrażają nie tylko powodzeniu samego zabiegu, ale także zdrowiu pacjenta. Jedną z najczęstszych konsekwencji jest brak integracji implantu z tkanką kostną, znany jako brak osteointegracji. Może to być spowodowane przez zbyt małą ilość kości, jej niską jakość, infekcję, nadmierne obciążenie implantu we wczesnym okresie gojenia, czy też przez ogólny zły stan zdrowia pacjenta, np. niekontrolowaną cukrzycę lub palenie tytoniu. W takim przypadku implant musi zostać usunięty.
Innym poważnym ryzykiem jest rozwój infekcji, zarówno w miejscu wszczepienia implantu, jak i ogólnoustrojowych. Szczególnie podatne na infekcje są osoby z obniżoną odpornością lub zaniedbujące higienę jamy ustnej. Infekcja może prowadzić do zapalenia kości, uszkodzenia tkanek miękkich, a nawet do utraty implantu. W przypadku rozwoju peri-implantitis, czyli zapalenia tkanek otaczających implant, może dojść do utraty kości stabilizującej implant, co w skrajnych przypadkach również wymaga jego usunięcia.
Oprócz problemów związanych z samym implantem, mogą pojawić się komplikacje związane z uszkodzeniem okolicznych struktur anatomicznych. Nieprawidłowe umiejscowienie implantu może prowadzić do uszkodzenia nerwów, co skutkuje zaburzeniami czucia wargi, brody lub języka. Uszkodzenie zatoki szczękowej podczas wszczepiania implantu w szczęce może spowodować powstanie przetoki ustno-zatokowej lub zapalenie zatoki. Długoterminowe konsekwencje mogą obejmować również problemy z zgryzem, bóle stawów skroniowo-żuchwowych, a nawet problemy z protetyką.
Czy istnieją alternatywne metody leczenia implantów zębów
W przypadku, gdy implanty przeciwwskazania uniemożliwiają przeprowadzenie standardowej implantacji, istnieje szereg alternatywnych metod odbudowy uzębienia, które mogą stanowić satysfakcjonujące rozwiązanie dla pacjenta. Jedną z najstarszych i nadal popularnych metod są protezy ruchome. Możemy wyróżnić protezy częściowe, które uzupełniają braki kilku zębów, mocowane do pozostałych zębów za pomocą klamer lub zaczepów, oraz protezy całkowite, stosowane w przypadku bezzębia, opierające się na podłożu kostnym i śluzówce. Protezy te są stosunkowo niedrogie, ale mogą być mniej komfortowe w użytkowaniu, mniej stabilne i wpływać na smak czy odczuwanie temperatury.
Bardziej stabilną opcją, szczególnie dla pacjentów, którzy nie mogą mieć implantów, są protezy stałe na podbudowie metalowej lub cyrkonowej, które są cementowane na pozostałych zębach pacjenta lub na filarach przygotowanych specjalnie do tego celu. Mosty protetyczne są stosowane do uzupełniania pojedynczych lub kilku brakujących zębów i wymagają oszlifowania zębów sąsiednich. Jest to rozwiązanie estetyczne i funkcjonalne, jednak wymaga dobrego stanu zębów filarowych.
W niektórych przypadkach, gdy braki zębów są rozległe, a pacjent nie może skorzystać z implantów, można zastosować tzw. protezy szkieletowe z precyzyjnymi elementami mocującymi, takimi jak zatrzaski lub belki. Pozwalają one na lepsze rozłożenie sił żucia i większy komfort niż tradycyjne protezy ruchome. Warto również wspomnieć o możliwości zastosowania mniej inwazyjnych technik implantologicznych w przypadkach, gdy przeciwwskazania są względne. Czasami, po dokładnej ocenie i przygotowaniu pacjenta, udaje się przeprowadzić zabieg implantacji z użyciem mniejszych implantów lub technik minimalnie inwazyjnych, które zmniejszają ryzyko powikłań.
„`