Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywoływane przez infekcję wirusową. Choć mogą pojawić…
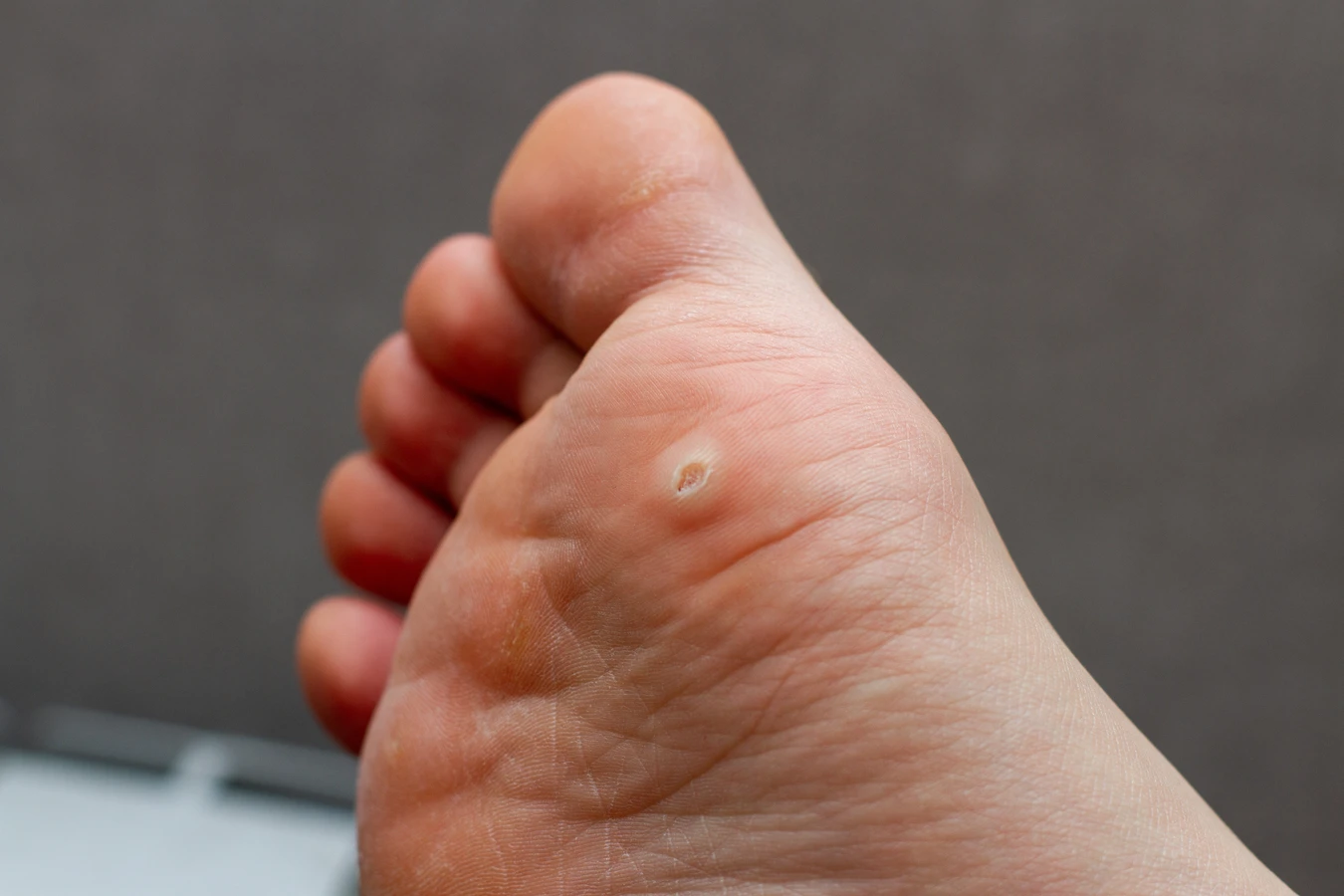
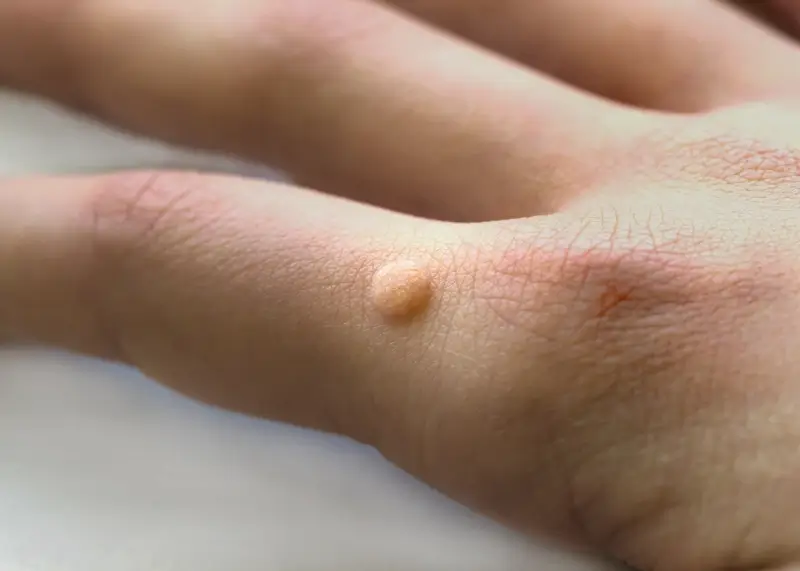
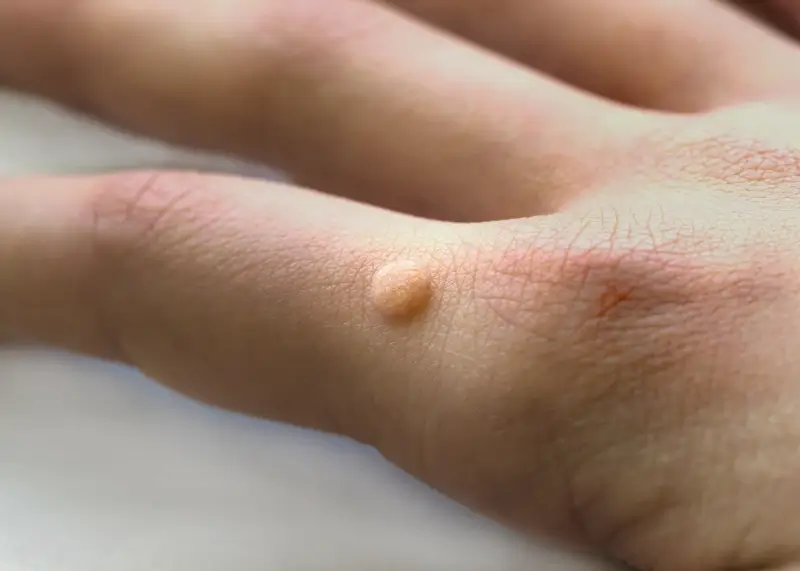
Kurzajki, znane również jako brodawki pospolite, to powszechnie występujące zmiany skórne, które potrafią pojawić się w najmniej oczekiwanych miejscach. Ich geneza jest ściśle powiązana z infekcją wirusową, a dokładniej z wirusami brodawczaka ludzkiego (HPV). Te maleńkie narośla mogą przybierać różne formy i lokalizacje, często wywołując dyskomfort i nieestetyczny wygląd. Zrozumienie, od czego są kurzajki i jak się rozwijają, jest kluczowe do skutecznego zapobiegania i leczenia.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest niezwykle powszechny i istnieje ponad sto jego typów. Niektóre z nich atakują skórę, prowadząc do powstania brodawek, podczas gdy inne mogą być odpowiedzialne za poważniejsze schorzenia. Kluczowe jest zrozumienie, że kurzajki nie są wynikiem złej higieny, jak często błędnie się uważa, lecz kontaktu z wirusem. Wirus ten preferuje wilgotne i ciepłe środowiska, dlatego miejsca takie jak baseny, sauny czy siłownie są potencjalnymi ogniskami zakażeń.
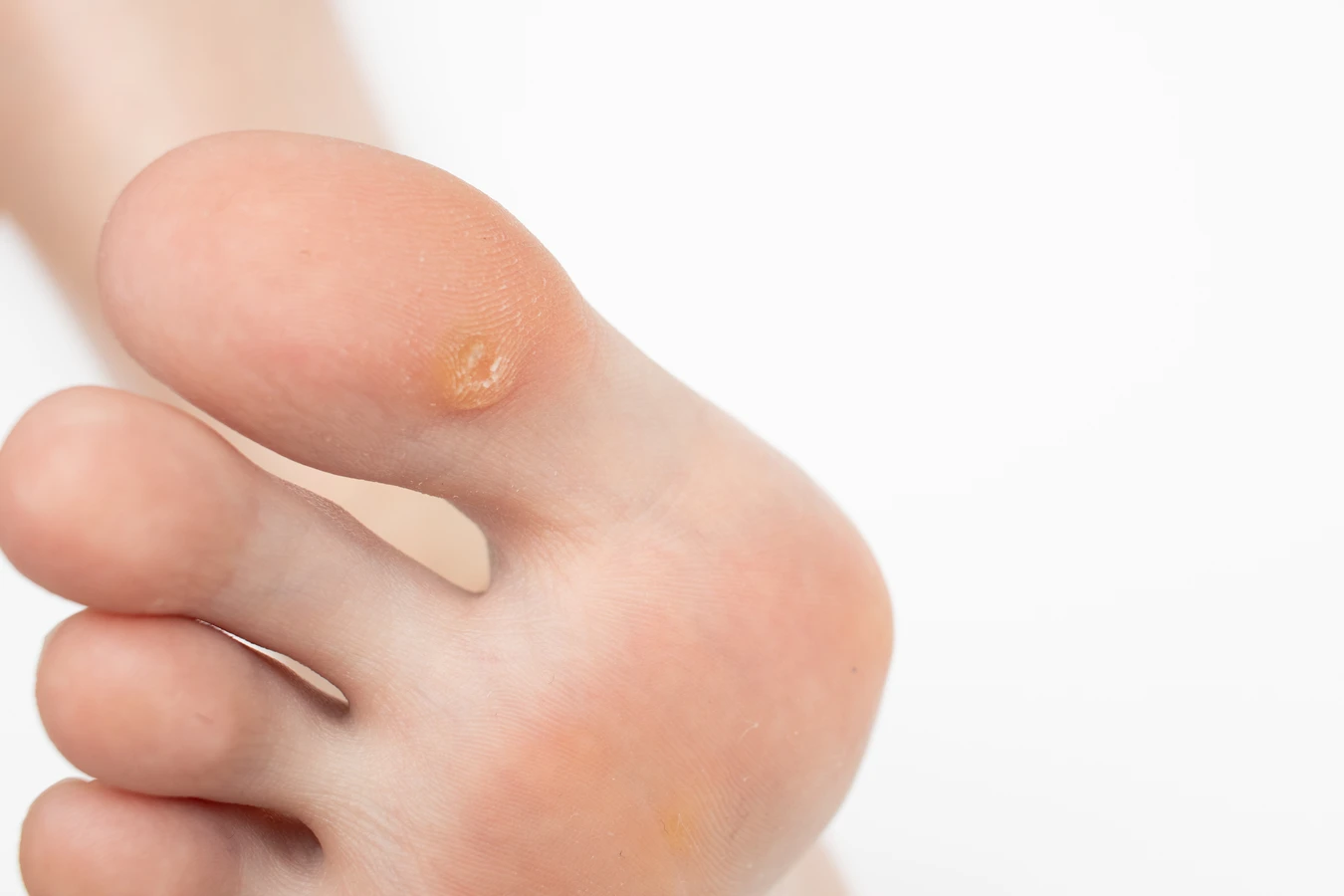
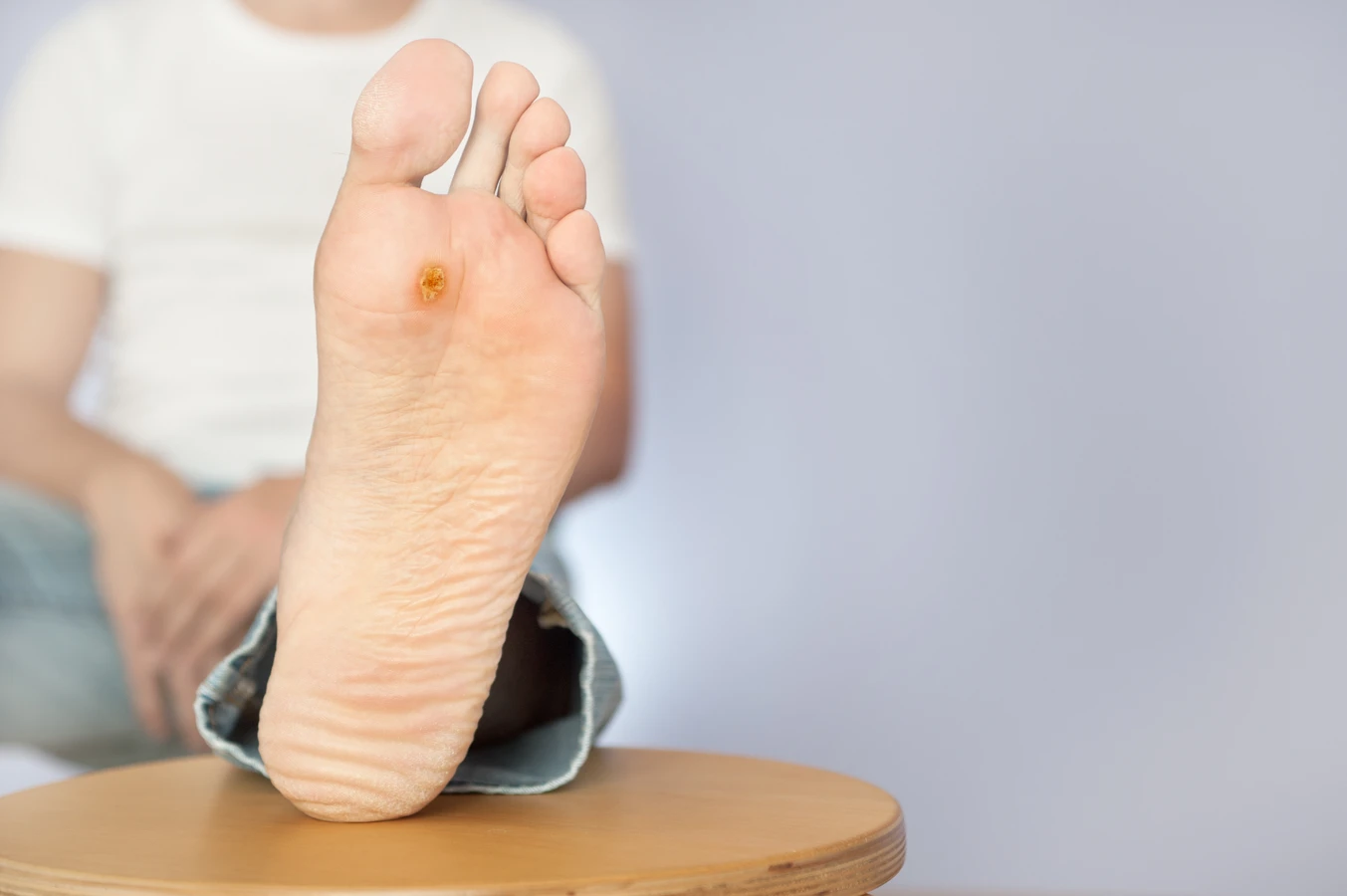
Objawy kurzajek są zazwyczaj charakterystyczne. Pojawiają się jako twarde, szorstkie w dotyku grudki na skórze, często o nierównoproporcjnej powierzchni. Mogą mieć kolor skóry, białawy, różowy, a nawet ciemniejszy. W zależności od lokalizacji, mogą być bolesne, szczególnie gdy uciskają nerwy lub znajdują się w miejscach narażonych na otarcia. Na dłoniach i stopach kurzajki mogą mieć tendencję do wrastania w głąb skóry, tworząc tzw. kurzajki mozaikowe. Zrozumienie tych subtelności jest pierwszym krokiem do prawidłowej diagnozy i podjęcia odpowiednich działań.
Przyczyny powstawania kurzajek i sposób ich rozprzestrzeniania
Główną i niezaprzeczalną przyczyną pojawienia się kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten przenosi się drogą bezpośredniego kontaktu ze skórą osoby zakażonej lub przez kontakt z zanieczyszczonymi przedmiotami. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co oznacza, że od momentu zakażenia do pojawienia się widocznych zmian może minąć sporo czasu. To sprawia, że często trudno jest wskazać konkretne źródło infekcji.
Wirus HPV najlepiej namnaża się w uszkodzonej skórze. Nawet drobne skaleczenia, otarcia czy pęknięcia naskórka stanowią dla niego idealną drogę wejścia do organizmu. Dlatego osoby, które często mają kontakt z wodą (np. pracownicy gastronomii, pływacy), osoby z problemami skórnymi, takimi jak egzema, czy osoby noszące ciasne obuwie, które powoduje otarcia, są bardziej narażone na zakażenie. Układ odpornościowy odgrywa kluczową rolę w walce z wirusem. U osób z silną odpornością wirus może zostać zwalczony zanim pojawi się widoczna zmiana, lub kurzajka może samoistnie zniknąć po pewnym czasie.
Rozprzestrzenianie się kurzajek w obrębie własnego ciała jest również możliwe. Drapanie, skubanie lub dotykanie istniejącej kurzajki, a następnie dotykanie innych części ciała, może prowadzić do tzw. auto-inoculacji, czyli przeniesienia wirusa na inne obszary skóry. Szczególnie podatne na ten proces są okolice paznokci, gdzie wirus może wywołać tzw. brodawki płaskie. Dlatego tak ważne jest, aby unikać mechanicznego uszkadzania brodawek i zachować ostrożność podczas ich dotykania.
Gdzie najczęściej pojawiają się kurzajki i jakie są ich rodzaje?
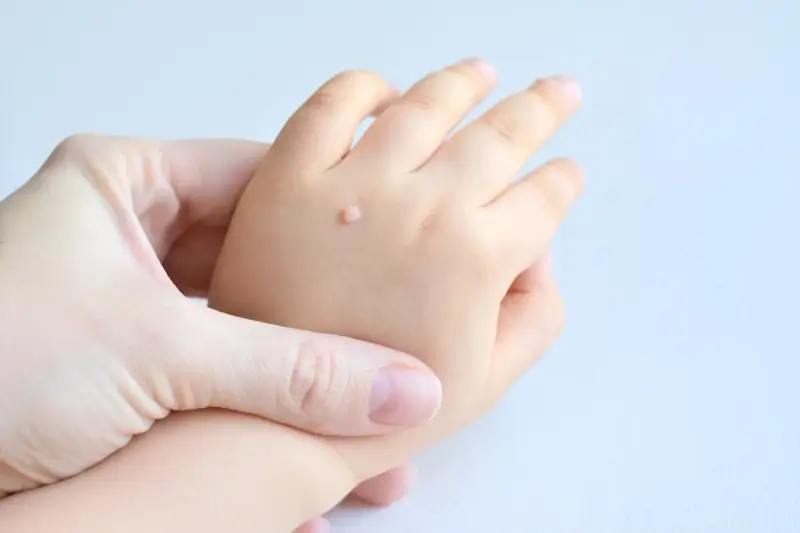
Oprócz klasycznych brodawek pospolitych, istnieją również inne typy kurzajek, które różnią się wyglądem i lokalizacją. Brodawki płaskie, często występujące na twarzy i grzbietach dłoni, są mniejsze, bardziej gładkie i płaskie, zazwyczaj o jasnobrązowym zabarwieniu. Brodawki nitkowate, charakteryzujące się wydłużonym, nitkowatym kształtem, najczęściej pojawiają się na szyi, powiekach lub pod pachami. Brodawki mozaikowe to skupiska drobnych kurzajek, które tworzą większe, gęsto rozmieszczone ogniska, często spotykane na dłoniach i stopach.
Warto również wspomnieć o brodawkach zlokalizowanych w okolicach narządów płciowych, które są spowodowane innymi typami wirusa HPV i wymagają odrębnego leczenia, często pod nadzorem lekarza. Są to tzw. kłykciny kończyste, które mają postać drobnych, kalafiorowatych narośli. Choć nie są to tradycyjne kurzajki, ich przyczyną jest również wirus HPV, co podkreśla wszechstronność tego patogenu. Rozpoznanie rodzaju kurzajki jest istotne dla doboru odpowiedniej metody terapeutycznej.
Jak skutecznie zapobiegać powstawaniu kurzajek u dzieci i dorosłych?
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz wzmacnianiu naturalnej odporności organizmu. Kluczowe jest unikanie miejsc, w których wirus może łatwo się rozprzestrzeniać. Publiczne miejsca o dużej wilgotności, takie jak baseny, prysznice na siłowniach, czy sale gimnastyczne, wymagają szczególnej ostrożności. Zawsze zaleca się noszenie obuwia ochronnego w takich miejscach, aby zminimalizować kontakt stóp z potencjalnie zakażonymi powierzchniami.
Utrzymanie skóry w dobrej kondycji jest również ważnym elementem profilaktyki. Unikanie skaleczeń, zadrapań i pęknięć naskórka utrudnia wirusowi wniknięcie do organizmu. Po każdej drobnej rance należy ją starannie oczyścić i zabezpieczyć plastrem. Szczególną uwagę należy zwrócić na nawilżanie skóry, zwłaszcza w okresach suchych, aby zapobiec jej pękaniu. U dzieci, które często bawią się na zewnątrz i są bardziej narażone na drobne urazy, regularne kontrolowanie stanu skóry i dbanie o jej higienę jest szczególnie ważne.
Wzmocnienie układu odpornościowego odgrywa fundamentalną rolę w walce z wirusami, w tym z HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to podstawowe filary silnej odporności. W przypadku dzieci, odpowiednie odżywianie i aktywny tryb życia są kluczowe dla prawidłowego rozwoju ich systemu immunologicznego. Choć nie ma szczepionki chroniącej przed wszystkimi typami HPV odpowiedzialnymi za kurzajki skórne, szczepienia przeciwko HPV mogą zapobiegać infekcjom najbardziej onkogennymi typami wirusa, które związane są z rakiem szyjki macicy i innymi nowotworami.
Co zrobić, gdy zauważymy u siebie kurzajkę i jakie są opcje leczenia?
Gdy na skórze pojawi się niepokojąca zmiana, która może być kurzajką, pierwszym krokiem jest dokładna obserwacja. Jeśli zmiana jest niewielka, nie sprawia bólu i nie przeszkadza w codziennym funkcjonowaniu, można rozważyć metody domowe. Jednak w przypadku wątpliwości co do charakteru zmiany, jej szybkiego wzrostu, bólu, krwawienia lub umiejscowienia w miejscach drażliwych (np. twarz, okolice intymne), konieczna jest konsultacja z lekarzem, najczęściej dermatologiem. Samodiagnoza może być myląca, a niektóre zmiany skórne mogą imitować kurzajki, będąc jednocześnie poważniejszymi schorzeniami.
Istnieje wiele dostępnych metod leczenia kurzajek, zarówno tych dostępnych bez recepty, jak i tych wykonywanych przez specjalistów. Preparaty dostępne w aptekach często zawierają kwas salicylowy lub kwas mlekowy, które pomagają w rozpuszczaniu zrogowaciałej tkanki kurzajki. Dostępne są również preparaty na bazie mocznika, które zmiękczają brodawki, ułatwiając ich usunięcie. W przypadku brodawek na stopach, specjalne plastry lub płyny mogą pomóc w ich stopniowym usuwaniu.
Metody lecznicze stosowane przez lekarzy są zazwyczaj bardziej inwazyjne i skuteczniejsze w przypadku trudnych do usunięcia kurzajek. Należą do nich:
- Krioterapia: Zamrażanie kurzajki ciekłym azotem, co prowadzi do jej zniszczenia.
- Elektrokoagulacja: Usuwanie kurzajki za pomocą prądu elektrycznego.
- Laseroterapia: Wykorzystanie wiązki lasera do precyzyjnego usunięcia brodawki.
- Chirurgiczne wycięcie: W niektórych przypadkach kurzajka może być wycięta chirurgicznie.
- Leczenie immunologiczne: Stosowane w przypadkach nawracających lub trudnych do leczenia kurzajek, polega na stymulacji układu odpornościowego do walki z wirusem.
Wybór metody leczenia zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnych predyspozycji pacjenta.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek?
Chociaż wiele kurzajek można skutecznie leczyć za pomocą domowych metod lub preparatów dostępnych bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Przede wszystkim, jeśli nie masz pewności, czy zmiana skórna jest rzeczywiście kurzajką, powinieneś skonsultować się z lekarzem. Niektóre poważniejsze schorzenia, takie jak zmiany nowotworowe, mogą początkowo przypominać brodawki, dlatego prawidłowa diagnoza jest kluczowa. Szczególnie niepokojące są zmiany, które szybko rosną, zmieniają kolor, krwawią lub są bolesne.
Jeśli kurzajki pojawiają się w miejscach, które są szczególnie wrażliwe lub trudne do leczenia w domu, wizyta u specjalisty jest wskazana. Dotyczy to brodawek zlokalizowanych na twarzy, w okolicach oczu, narządów płciowych, a także na stopach, jeśli powodują znaczny ból podczas chodzenia. Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów lub cierpiące na choroby autoimmunologiczne, również powinny skonsultować się z lekarzem, ponieważ ich organizm może mieć trudności z samoistnym zwalczeniem infekcji HPV, a nieleczone kurzajki mogą być bardziej uporczywe.
Warto również zasięgnąć porady lekarskiej, jeśli domowe metody leczenia okazują się nieskuteczne lub kurzajki nawracają pomimo prób pozbycia się ich. Nieleczone lub nieprawidłowo leczone brodawki mogą się rozprzestrzeniać, tworząc większe i trudniejsze do usunięcia ogniska. Lekarz, dysponując szerszym wachlarzem metod terapeutycznych i wiedzą specjalistyczną, będzie w stanie dobrać najskuteczniejsze leczenie, minimalizując ryzyko nawrotów i powikłań. Pamiętaj, że w przypadku dzieci, wszelkie wątpliwości dotyczące zmian skórnych powinny być zawsze konsultowane z pediatrą lub dermatologiem.